Acrochordons : que signifient ces excroissances sur la peau ?
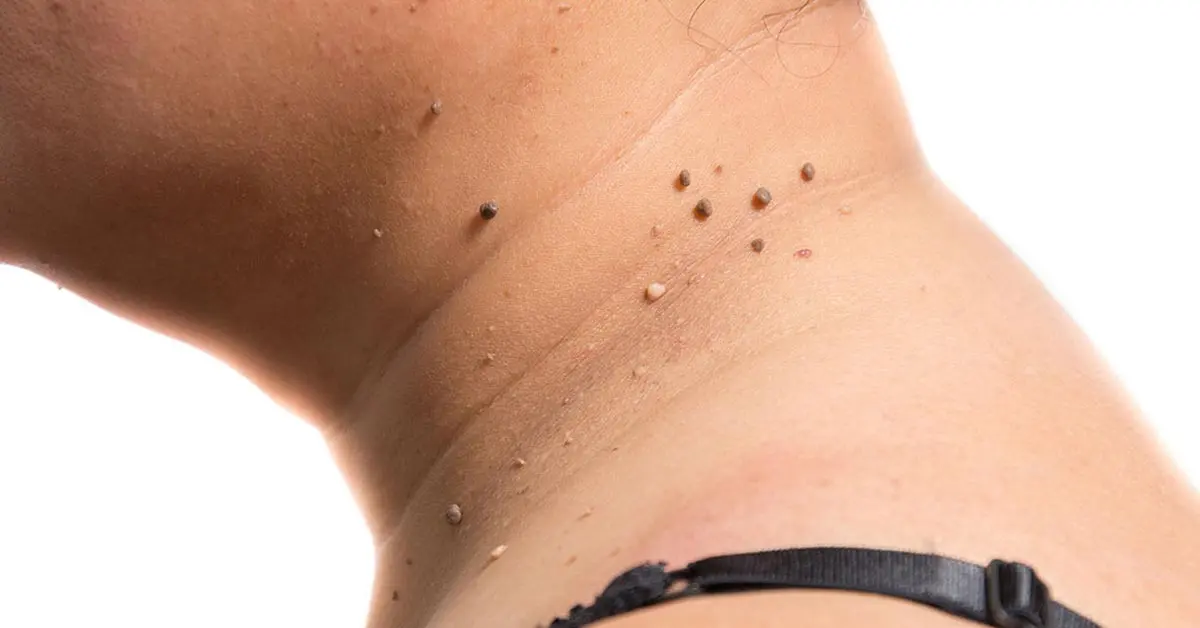
Sans danger mais parfois gênants, les acrochordons apparaissent généralement au niveau du cou, des aisselles ou sont localisés sur des zones de plis cutanés. Ces excroissances de peau que l’on appelle aussi “molluscum pendulum” sont molles et indolores, de couleur chair, voire légèrement foncée. Découvrez leurs causes et leurs facteurs de risque, ainsi que les traitements disponibles pour s’en débarrasser.
Certaines personnes les appellent les “tétines de peau”. Sous forme de petites boules, les acrochordons ne doivent pas être confondus avec les condylomes ou les verrues. Pour s’assurer qu’il s’agit bien de ces excroissances de chair, il est conseillé de consulter un médecin dermatologue, comme pour tout changement cutané inhabituel.
Verrue, grain de beauté, acrochordon : quelle différence ?
Pour prévenir un potentiel risque de contagion et adapter le traitement à sa condition, il est important de savoir différencier cette petite excroissance de peau. Les acrochordons ont une surface lisse, molle et assez ronde. Les verrues sont souvent rugueuses et plus dures, sans oublier leur caractère contagieux. Contrairement à l’acrochordon qui présente habituellement la même couleur que la peau, les grains de beauté sont généralement pigmentés et en relief. A savoir que l’acrochordon n’est pas la conséquence d’une infection virale, à l’opposé des verrues qui surviennent suite à une contamination par le virus du papillome humain (HPV).
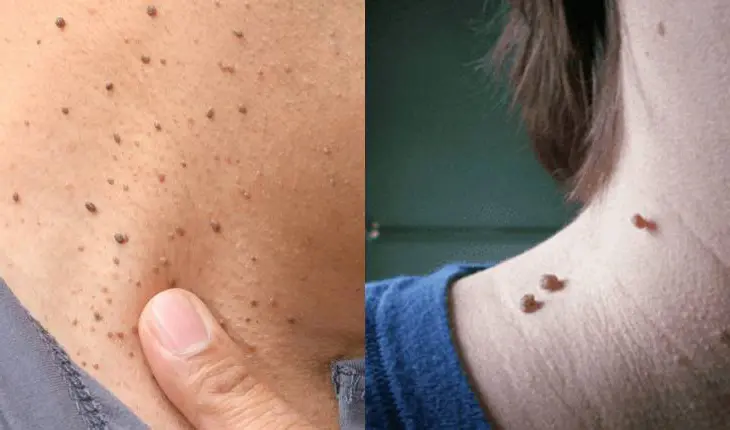
Comment reconnaître ces excroissances ?
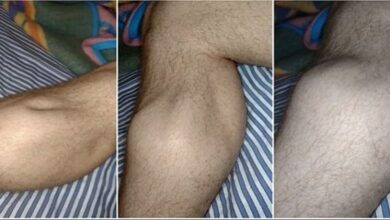
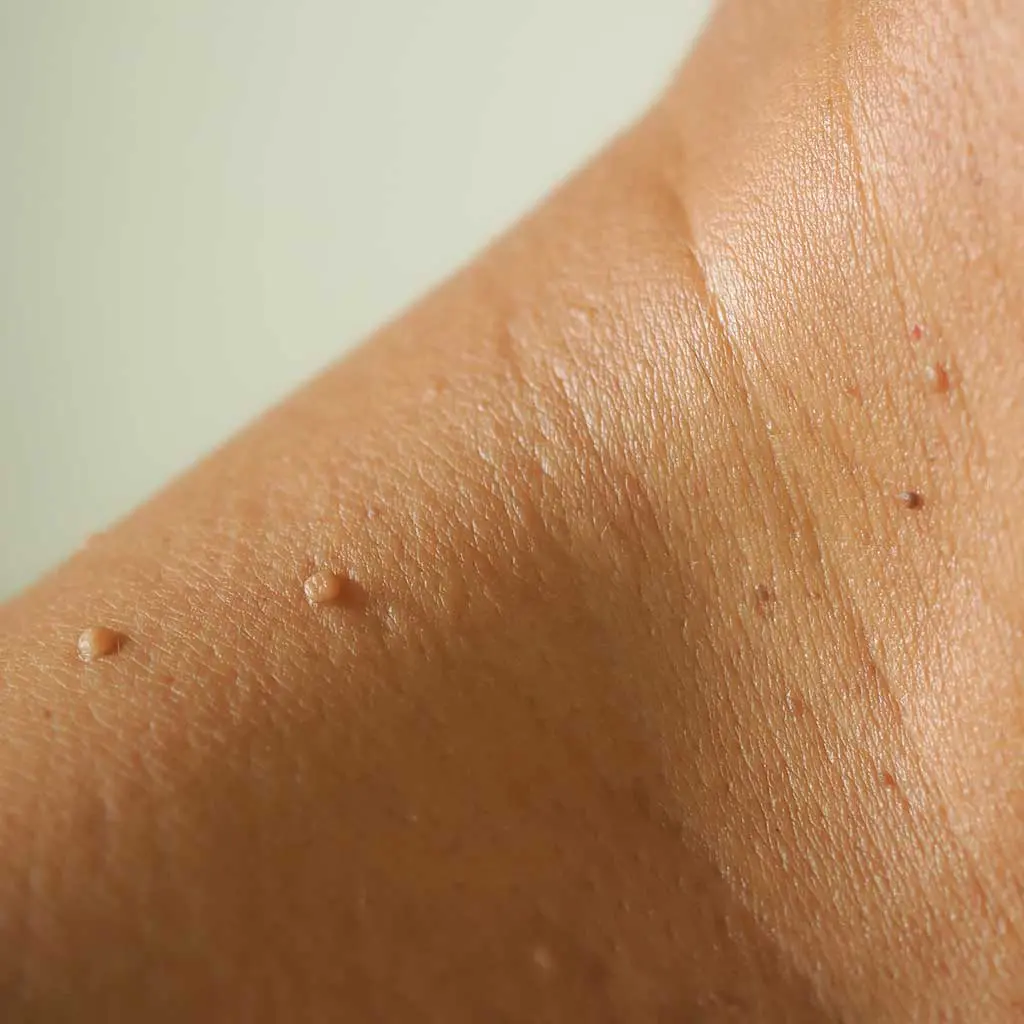
L’acrochordon qui est une excroissance de chair est formé de derme et d’épiderme. Il s’agit respectivement des couches moyenne et superficielle de la peau. Si l’on parle communément de “tétines”, les médecins utilisent aussi les termes de “polype fibroépithélial” ou “molluscum pendulum”. Comme l’explique le Dr Isabelle Gallay, médecin dermatologue, l’acrochordon est un phénomène très fréquent qui ne présente pas de risque cancéreux. En réalité, cette boule dont le diamètre avoisine les 4-5 millimètres est une tumeur bénigne qui appartient à la famille des fibromes.
Interrogée par le site Healthline, le Dr Rebecca Baxt, spécialiste en dermatologie, explique quant à elle que la taille des acrochordons peut varier entre 1 millimètre et 1 centimètre, avec des excroissances parfois même plus grandes. Elles sont principalement de couleur chair, mais peuvent se doter d’une couleur plus foncée que la carnation de l’individu.
On les retrouve essentiellement sous les bras, sur le cou, les paupières ou dans l’aine, ajoute le médecin. Et pour cause, ces bouts de chair peuvent apparaître dans les zones du corps avec des plis, sujettes à la macération et la sueur. Lorsqu’ils se forment, leur taille reste habituellement la même. Ils peuvent aussi apparaître de manière isolée ou en groupe avec plusieurs acrochordons. Le diagnostic se fait souvent à l’aide d’une inspection visuelle car ils sont asymptomatiques.
Le Dr Baxt précis aussi que la consultation est fortement recommandée en cas de saignements, de démangeaisons, de lésion douloureuse ou si ces bouts de peau changent de couleur.
Quelles sont les causes et les facteurs de risque ?
Si les causes d’apparition d’un acrochordon sont encore inconnues, les professionnels de santé s’accordent à dire qu’il existe un facteur héréditaire. En parallèle, d’autres conditions peuvent favoriser ces excroissances de peau sur le corps. Parmi elles :
- L’obésité et le surpoids
- L’âge, généralement au-delà de 40 ans
- La grossesse (chez les femmes enceintes, les acrochordons apparaissent souvent autour des seins, sur la partie latérale du cou ou au niveau des aisselles)
- L’hypertension artérielle
- Un dérèglement de la production de sébum par les glandes sébacées
Interrogée par Femme Actuelle, le Dr Isabelle Gallay, dermatologue à Dijon, ajoute aussi que les personnes diabétiques, notamment celles qui souffrent d’un diabète de type 2 sont à risque de voir apparaître ces excroissances sur certaines parties du corps. Leur survenue étant favorisée par la résistance à l’insuline.
Comment retirer un acrochordon ?
Bien qu’ils soient complètement bénins, les acrochordons peuvent être la source de complexes et être jugés inesthétiques. Dans certains cas, leur localisation gênante peut entraîner un inconfort, voire une douleur s’ils sont sujets à des frottements répétitifs. De manière générale, les dermatologues conseillent d’enlever ces excroissances lorsque leur sensibilité gêne la personne, qu’ils se développent dans des zones de frottement comme la ceinture ou la bretelle du soutien-gorge, ou encore lorsqu’on s’accroche souvent dans ces bouts de peau et que l’on se retrouve à saigner.
Le traitement sans ordonnance consiste généralement à appliquer de l’azote liquide sur la zone ciblée. Ce dernier doit toutefois se faire sous recommandation médicale pour s’assurer qu’il s’agit bien d’un acrochordon. En cas de traitement prescrit par un professionnel de santé, les options sont multiples : cryothérapie, cautérisation, intervention chirurgicale pour l’extraction ou encore électrocoagulation.
Peut-on enlever un acrochordon soi-même ?
D’après le Pr Brigitte Dréno, chef du service Dermato-Cancérologie au CHU de Nantes, il est possible d’enlever ces lésions bénignes chez soi à l’aide d’un fil de pêche ou d’un fil de couture. Son conseil ? Enrouler la base de l’excroissance avec ce dispositif, puis “ serrer pour couper le vaisseau sanguin qui alimente le bout de peau”. Selon l’experte interrogée par Doctissimo, cela permettra à l’excroissance de noircir (nécrose), avant de finalement tomber. Dans d’autres cas, l’acrochordon peut tomber spontanément à la suite d’ un traumatisme léger. Pour autant, il reste conseillé de faire enlever ces morceaux de peau par un médecin.
Certains remèdes naturels sont également à éviter. Parmi eux : le vinaigre de cidre ou encore le bicarbonate de soude. Le Dr. Gallay souligne le risque d’infections ou de saignements. En outre, cette excroissance peut faire l’objet d’une récidive lorsque l’ablation n’est pas réalisée par un professionnel de santé.
Mise en garde : Rappelons que l’auto-diagnostic est fortement déconseillé. Pour tout changement cutané inhabituel, il est indispensable de consulter un dermatologue ou votre médecin traitant.